10 faits que la plupart des hommes ignorent sur leur propre anatomie

La plupart des hommes peuvent nommer les parties. Peu comprennent réellement comment elles fonctionnent. Le programme de santé standard enseigné aux garçons couvre les bases et passe à autre chose, laissant un nombre surprenant d'hommes adultes avec des suppositions dépassées — ou de purs mythes — sur leur propre corps. Et ce n'est pas un petit problème.
Comprendre votre anatomie n'est pas une question de vanité ; cela touche directement à la santé reproductive, à la conscience de soi en tant que père, et à ce genre de confiance qui découle du fait de savoir ce qui se passe réellement "sous le capot".
Ceci n'est pas un cours clinique. Considérez cela comme le briefing que vous auriez dû recevoir, mais que vous n'avez pas eu. Voici dix faits véritablement surprenants, scientifiquement fondés et qui valent la peine d'être connus — que vous prévoyiez de fonder une famille, que vous gériez votre santé ou que vous soyez simplement fatigué de fonctionner à l'aveugle sur un sujet aussi fondamental.
En résumé
- La plupart des hommes n'ont jamais appris les mécanismes réels de leur propre anatomie reproductive.
- L'anatomie génitale est plus complexe — et plus intéressante — que ne le suggèrent les mythes de vestiaire.
- Comprendre votre corps affecte directement la santé reproductive, la confiance en soi et la prise de décision éclairée.
- Cet article couvre 10 faits scientifiquement prouvés que la plupart des hommes n'ont jamais appris.
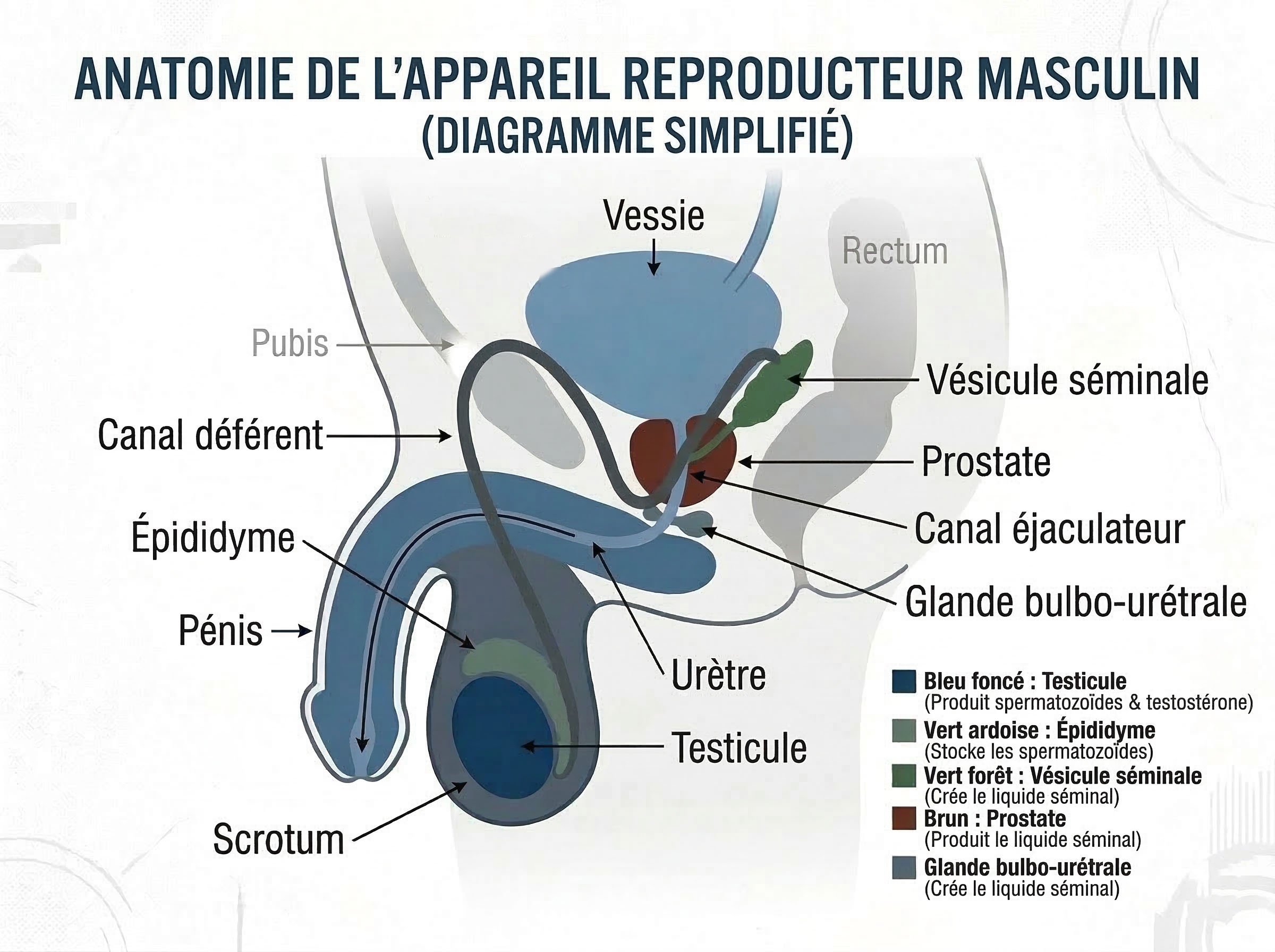
Comprendre votre anatomie est le fondement de décisions éclairées en matière de santé reproductive.
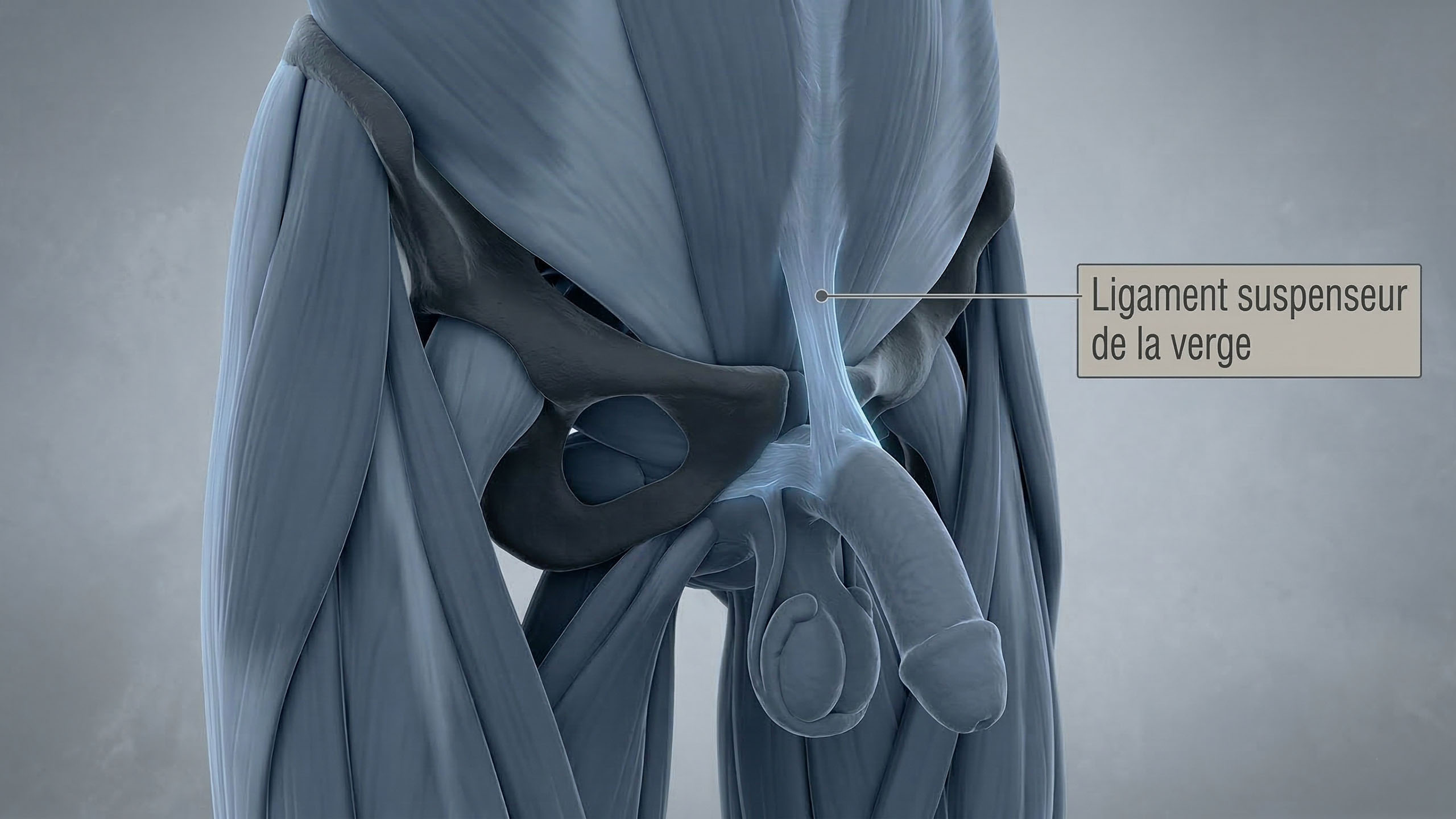
1. Le pénis est majoritairement interne
C'est le fait qui laisse la plupart des hommes pantois. Ce que vous voyez à l'extérieur n'est qu'une partie de l'organe complet. La racine du pénis — appelée le radix — s'étend à l'intérieur du périnée et du bassin, fixée à l'arcade pubienne via des structures appelées les piliers (crura) et le bulbe du pénis. Dans certaines études anatomiques, la portion interne représente environ un tiers à près de la moitié de la longueur totale du pénis. La structure interne complète entoure l'urètre, s'ancre à l'os et au tissu conjonctif, et joue un rôle direct dans la mécanique de l'érection. Ce n'est pas une anecdote — cela explique pourquoi des facteurs comme le poids corporel et la santé du plancher pelvien peuvent affecter visiblement l'apparence externe et la fonction.
"Ce que vous voyez n'est qu'une partie de l'histoire. La racine du pénis s'ancre à l'intérieur — et cette structure interne compte plus que ce que la plupart des hommes réalisent."
— Adrian Lowe
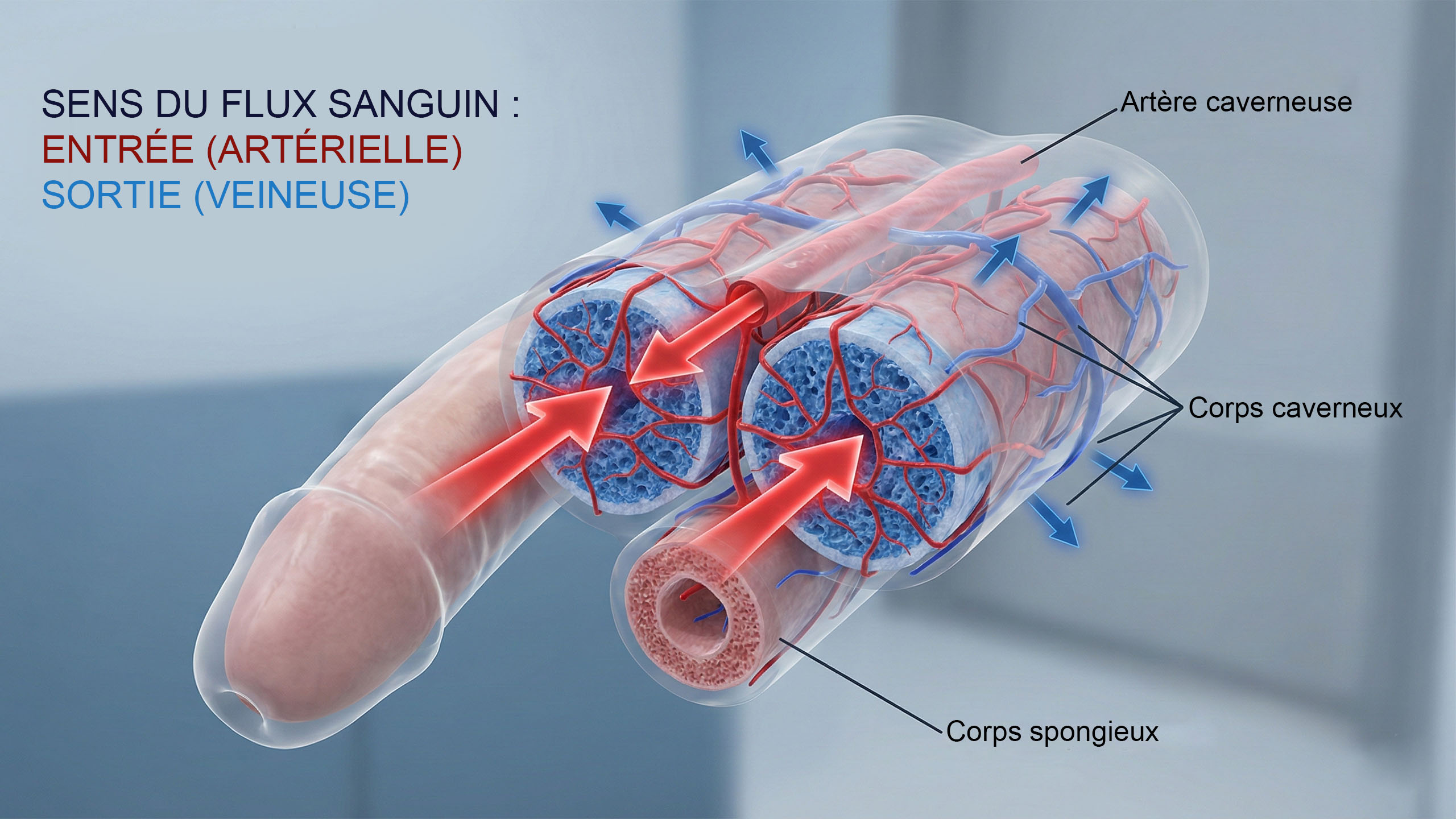
2. Les érections surviennent sans vous — dès avant la naissance
Les fœtus mâles ont des érections dans l'utérus. Cela a été documenté par échographie et est entièrement réflexe — un signe que les systèmes vasculaires et neurologiques impliqués dans l'érection sont fonctionnels et se développent normalement. Le même réflexe se poursuit pendant la petite enfance et l'enfance, bien avant tout contexte sexuel. Les érections nocturnes — celles qui surviennent pendant le sommeil paradoxal tout au long de la vie d'un homme — servent un but physiologique : elles maintiennent l'oxygénation du tissu pénien. Les hommes en ont en moyenne trois à cinq par nuit. Lorsqu'elles cessent de se produire, c'est souvent l'un des premiers indicateurs de changements cardiovasculaires ou hormonaux méritant une investigation. Le corps maintient son propre calendrier de maintenance, que vous y prêtiez attention ou non.
3. Les spermatozoïdes mettent plus de deux mois à se développer
La production de spermatozoïdes — la spermatogénèse — n'est pas un processus à la demande. Une seule cellule spermatique met environ 64 à 74 jours pour passer d'une cellule germinale primitive à un spermatozoïde mature et mobile capable de fécondation. Ajoutez à cela 12 à 21 jours de transit dans l'épididyme où le spermatozoïde mûrit et gagne sa mobilité, et vous parlez d'environ trois mois du début à la fin. Cela a une importance pratique : tout ce qui affecte votre santé aujourd'hui — maladie, médicaments, exposition à la chaleur, consommation d'alcool — affecte les spermatozoïdes qui seront viables dans trois mois. Pour les hommes prévoyant de concevoir, le calendrier de préparation ne se compte pas en semaines, mais en mois.
Le saviez-vous ?
Un homme moyen produit environ 1 500 spermatozoïdes chaque seconde. Sur une vie, cela représente des centaines de milliards de cellules — faisant des testicules l'un des tissus les plus métaboliquement actifs du corps humain.
4. La taille des testicules et le nombre de spermatozoïdes ne sont pas la même chose
Des testicules plus gros ont tendance à être corrélés à une production de spermatozoïdes plus élevée — mais la relation n'est pas aussi directe que les hommes le supposent, et la taille ne dit presque rien sur la qualité du sperme. La mobilité (la capacité des spermatozoïdes à nager), la morphologie (si les spermatozoïdes ont une forme correcte) et la fragmentation de l'ADN sont les mesures qui prédisent réellement les résultats de fertilité. Un homme avec des testicules de taille moyenne et des spermatozoïdes de haute qualité surpassera généralement, dans un contexte de fertilité, un homme avec des testicules plus gros mais une faible mobilité. Si la santé reproductive est une préoccupation, un spermogramme — et non un miroir — est l'outil de diagnostic approprié.
5. Le prépuce est une structure fonctionnelle
Qu'un homme soit circoncis ou non, comprendre ce que fait réellement le prépuce est une notion d'anatomie utile. Chez les hommes non circoncis, le prépuce — ou prépuce — sert de couverture protectrice pour le gland, empêche le tissu muqueux de se kératiniser (s'épaissir et perdre en sensibilité par exposition constante à l'air et aux frottements), et contient une concentration de terminaisons nerveuses spécialisées, notamment les corpuscules de Meissner. Il joue également un rôle dans la dynamique mécanique des rapports sexuels en réduisant la friction. Les taux de circoncision varient considérablement d'un pays à l'autre — courants aux États-Unis pour des raisons culturelles et médicales historiques, beaucoup moins en Europe et dans une grande partie de l'Asie. Aucun des deux états n'est une déficience de santé. Connaître l'anatomie dans les deux cas est simplement utile.
Aperçu culturel
La circoncision dans le monde
Aux États-Unis, la circoncision néonatale s'est généralisée au début du XXe siècle, en partie sous l'impulsion de théories médicales de l'époque. En Europe occidentale, en Scandinavie et en Asie de l'Est, la circoncision est peu commune en dehors des pratiques religieuses. Dans certaines parties de l'Afrique subsaharienne et du Moyen-Orient, elle revêt une profonde signification culturelle et religieuse. L'Organisation mondiale de la santé estime qu'environ 37 à 39 % des hommes dans le monde sont circoncis. C'est le contexte culturel — et non un consensus médical universel — qui motive la majorité de ces différences.
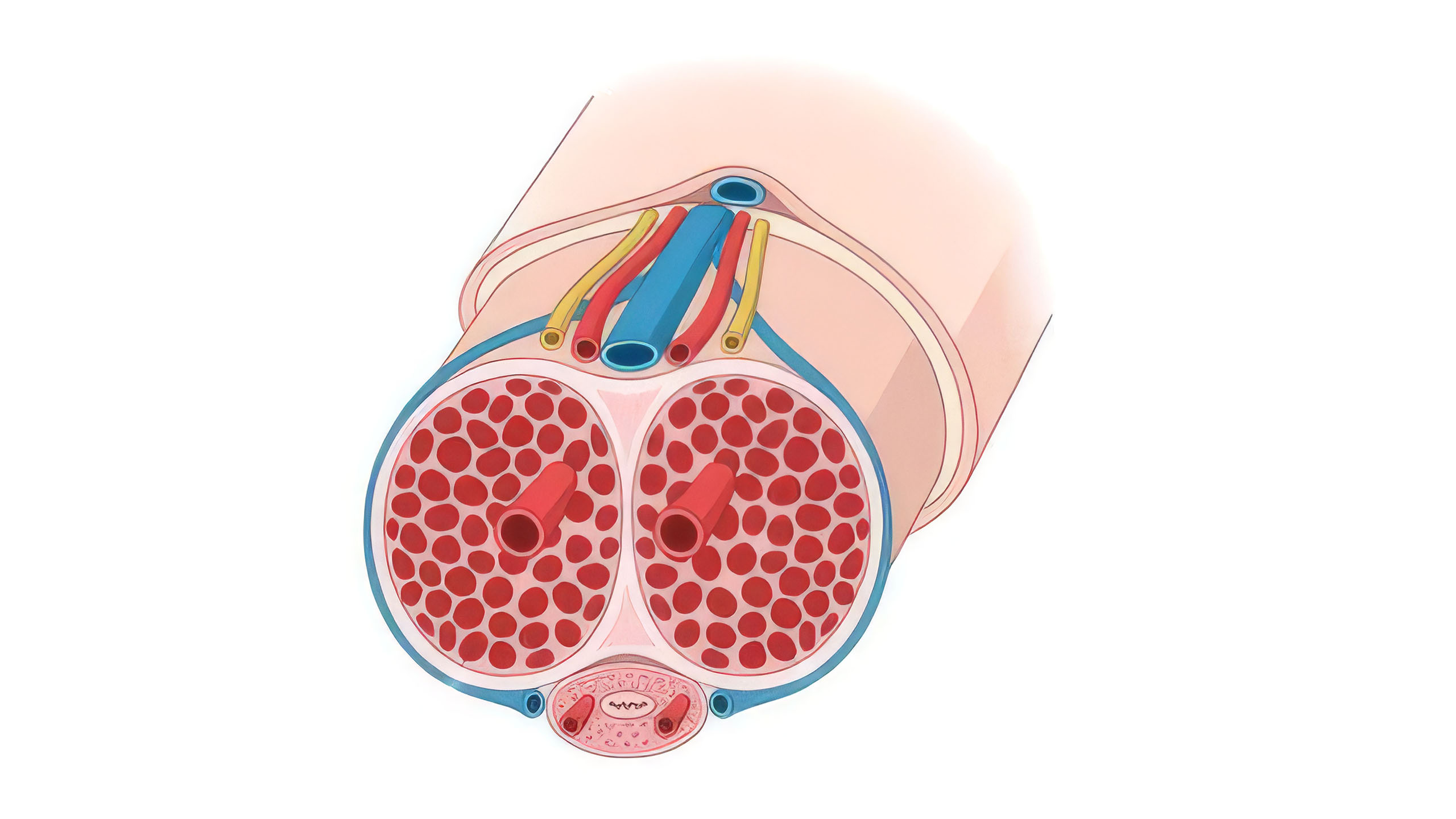
6. Le scrotum est un système de contrôle de la température
La production de spermatozoïdes nécessite une température centrale inférieure d'environ 2 à 4 degrés Celsius à la température corporelle normale — c'est pourquoi les testicules sont logés à l'extérieur plutôt qu'à l'intérieur de la cavité corporelle. Le scrotum n'est pas un simple contenant. C'est un système de thermorégulation dynamique. Le muscle crémaster soulève et abaisse les testicules en réponse aux changements de température. Le muscle dartos provoque le plissement caractéristique de la peau scrotale, ce qui augmente ou diminue la surface d'échange thermique. Lorsqu'il fait froid, le scrotum se contracte et rapproche les testicules du corps pour les réchauffer. Lorsqu'il fait chaud, il se relâche et les laisse descendre pour les refroidir. Une exposition prolongée à la chaleur — spas, ordinateurs portables placés directement sur les genoux, ou travail de bureau sédentaire avec des vêtements serrés — a montré dans de multiples études une réduction temporaire de la qualité du sperme. Le système fonctionne, mais seulement si vous ne passez pas votre temps à le contrer.
| Facteur | Effet sur les spermatozoïdes | Temps de récup. approx. |
|---|---|---|
| Fièvre (38°C+) | Mobilité et morphologie réduites | ~3 mois |
| Chaleur prolongée (spas, saunas) | Réduction temporaire du nombre | 6–12 semaines |
| Consommation excessive d'alcool | Morphologie et intégrité de l'ADN | ~3 mois |
| Stéroïdes anabolisants (testostérone exogène) | Suppression sévère du nombre | 6–24 mois (variable) |
| Tabagisme | Mobilité et fragmentation de l'ADN | ~3 mois après l'arrêt |
| Stress / manque de sommeil | Perturbation hormonale, nombre | Semaines à mois |
Note : Les délais de récupération sont des estimations générales. Les résultats individuels varient. Consultez un urologue pour vos préoccupations de santé personnelle.
7. La prostate est plus qu'une glande dont on se soucie après 50 ans
On parle de la prostate presque exclusivement dans le contexte du dépistage du cancer — ce qui est important, mais limite la compréhension des hommes sur son rôle réel. La prostate est une glande de la taille d'une noix entourant l'urètre, juste en dessous de la vessie. Sa fonction principale est de produire un fluide qui constitue environ 25 à 30 % du volume total du sperme. Ce fluide est légèrement alcalin, ce qui aide à neutraliser l'environnement acide du vagin, protégeant ainsi les spermatozoïdes pendant le transit. La prostate joue également un rôle dans la mécanique de l'éjaculation en se contractant au moment de l'orgasme. Elle contient du tissu musculaire lisse qui pousse le fluide prostatique dans l'urètre et contribue à la force de l'éjaculation. C'est un acteur actif de la reproduction — pas un témoin passif qui ne devient pertinent que lorsque quelque chose ne va pas.
Bon à savoir
La prostate peut être examinée par un médecin via un toucher rectal (TR) ou un test sanguin PSA. Les directives actuelles recommandent généralement de discuter du dépistage de la prostate avec un médecin à partir de 50 ans — ou de 40 à 45 ans pour les hommes ayant des antécédents familiaux ou ceux d'ascendance africaine, qui font face à un risque statistique plus élevé.
8. La longueur du pénis n'a pratiquement aucun lien statistique avec la pointure, la taille ou la main
Celui-ci a été étudié, confirmé et largement ignoré par la culture populaire. De multiples études évaluées par des pairs — dont une étude de 2015 fréquemment citée, publiée dans le journal BJU International impliquant plus de 15 000 hommes — ont révélé que les corrélations entre la taille du pénis et d'autres mesures corporelles sont soit négligeables, soit statistiquement insignifiantes. Taille, pointure, longueur des doigts : aucun n'est un indicateur fiable. Les mêmes études ont documenté une longueur moyenne au repos d'environ 9,16 cm et une longueur moyenne en érection d'environ 13,12 cm. Connaître les chiffres réels — plutôt que les chiffres gonflés qui dominent la perception masculine — est important car l'anxiété masculine concernant la taille est disproportionnée par rapport à la variation réelle dans la population générale, et cette anxiété a des effets réels sur la confiance, les relations et même le recours aux soins.
9. Les varicocèles sont extrêmement courantes — et souvent non diagnostiquées
Une varicocèle est une dilatation des veines à l'intérieur du scrotum — conceptuellement similaire aux varices des jambes. Elles surviennent chez environ 15 % de tous les hommes et chez environ 35 à 44 % des hommes examinés pour une infertilité primaire. Elles sont la cause corrigible la plus fréquente d'infertilité masculine. Malgré cette prévalence, la plupart des hommes n'ont jamais entendu le terme. Les varicocèles sont généralement indolores (bien que certains hommes ressentent une douleur sourde, surtout après être restés debout longtemps), se développent le plus souvent du côté gauche en raison de l'angle de drainage de la veine testiculaire gauche, et sont détectables par examen physique ou échographie scrotale. Non traitées, elles peuvent provoquer une atrophie testiculaire progressive et une baisse des paramètres du sperme au fil du temps. Elles sont également corrigibles chirurgicalement par une procédure relativement simple. Le seul obstacle pour les traiter, pour la plupart des hommes, est de savoir qu'elles existent.
Des conditions comme les varicocèles sont courantes, corrigibles — et presque totalement inconnues de la plupart des hommes.
10. La fertilité masculine décline avec l'âge — plus lentement que la fertilité féminine
L'hypothèse culturelle est que les hommes restent pleinement fertiles indéfiniment. La réalité est plus nuancée. La qualité du sperme — y compris la mobilité, la morphologie et l'intégrité de l'ADN — commence un déclin progressif vers l'âge de 40 à 45 ans. Des études ont lié l'âge paternel avancé (généralement défini comme 40 ans et plus) à de légères augmentations de certaines anomalies chromosomiques, des taux de fausses couches chez les partenaires et de certaines conditions de développement chez les enfants. Les changements sont progressifs, pas brutaux, et les hommes conçoivent régulièrement des enfants en bonne santé bien au-delà de 50 ans. Mais l'idée d'un temps reproductif illimité n'est pas exacte. Les niveaux de testostérone diminuent également d'environ 1 à 2 % par an dès la trentaine — un processus appelé andropause ou hypogonadisme tardif — qui affecte l'énergie, l'humeur, la masse musculaire et la libido, bien qu'il reçoive rarement la même attention culturelle que la ménopause féminine.
Guide rapide : Que faire de ces informations
Outils et ressources
- Demandez un spermogramme à un urologue — c'est le seul moyen de connaître vos paramètres réels de fertilité.
- Envisagez une échographie scrotale si vous ressentez une douleur sourde ou si vous avez des difficultés de fertilité — cela permet d'exclure les varicocèles.
- Discutez du test PSA et de la santé de la prostate avec votre médecin à partir de 40-50 ans selon votre profil de risque.
À faire
- Portez des sous-vêtements amples si la fertilité est une préoccupation actuelle — la gestion de la température scrotale est cruciale.
- Accordez-vous une "fenêtre saine" de 90 jours avant une tentative de conception : minimisez l'alcool, la chaleur et le stress élevé si possible.
- Connaissez vos antécédents familiaux de troubles de la prostate — cela informe directement votre calendrier de dépistage.
- Parlez ouvertement avec votre médecin. Les visites de santé reproductive masculine sont sous-utilisées — ce qui a des conséquences réelles.
À éviter
- Ne supposez pas que la testostérone exogène (TRT ou stéroïdes) n'a aucun coût pour la fertilité — elle peut supprimer sévèrement la production de spermatozoïdes.
- N'utilisez pas d'ordinateur portable directement sur vos genoux pendant des heures quotidiennement si vous essayez de concevoir.
- Ne sautez pas vos examens physiques annuels sous prétexte que vous vous sentez bien. La plupart des conditions reproductives masculines sont asymptomatiques jusqu'à ce qu'elles ne le soient plus.
La vue d'ensemble
Il existe un certain type d'homme qui pense qu'il n'a pas besoin de savoir comment son corps fonctionne à moins que quelque chose ne casse. Cette posture coûte plus cher que la plupart des hommes ne le réalisent — en diagnostics retardés, en fenêtres de fertilité manquées, et en anxiété construite sur des mythes qu'une conversation de cinq minutes avec des informations réelles pourrait démonter. Votre anatomie n'est pas compliquée. Mais elle est réelle, et elle vaut la peine d'être comprise.
Les dix faits ci-dessus ne sont pas des cas isolés. Ils sont fondamentaux. Que vous soyez déjà père ou que vous prévoyiez de l'être, que vous ayez 25 ou 55 ans, savoir comment votre corps fonctionne réellement est la première étape pour en prendre soin correctement. Ce n'est pas une idée abstraite — c'est une idée pratique. Et cela commence par la volonté de regarder ce qui est réellement là.
Questions Fréquemment Posées
La taille du pénis affecte-t-elle la fertilité ?
Non. La taille du pénis n'a aucun lien mesurable avec le nombre de spermatozoïdes, leur qualité ou la capacité à concevoir. La fertilité est déterminée par les paramètres du sperme — mobilité, morphologie, nombre et intégrité de l'ADN — dont aucun n'est corrélé à la taille externe. Un spermogramme est le moyen approprié d'évaluer le potentiel de fertilité.
Combien de temps un homme doit-il s'abstenir avant un test de fertilité ou une tentative de conception ?
Les conseils standard pour un spermogramme sont de deux à cinq jours d'abstinence avant le recueil de l'échantillon, pour garantir un décompte précis. Pour maximiser la qualité du sperme en vue d'une conception, une abstinence plus longue n'améliore pas les résultats — en fait, de très longues périodes d'abstinence peuvent réduire la mobilité. Une éjaculation régulière (tous les deux ou trois jours) pendant la fenêtre fertile est généralement considérée comme optimale.
À quel âge les hommes devraient-ils commencer à se préoccuper de la santé de leur prostate ?
Les directives générales recommandent de discuter du dépistage de la prostate avec un médecin à 50 ans pour les hommes présentant un risque moyen. Les hommes dont le père ou le frère a eu un cancer de la prostate, ou les hommes d'ascendance africaine, devraient entamer cette conversation dès 40 ou 45 ans. Les affections prostatiques sont très traitables lorsqu'elles sont détectées tôt.
Un homme peut-il retrouver totalement sa fertilité après avoir utilisé des stéroïdes anabolisants ?
La récupération est possible pour de nombreux hommes, mais elle n'est pas garantie et peut prendre de quelques mois à plus de deux ans. La testostérone exogène supprime l'axe hypothalamo-hypophyso-gonadique qui régule la production naturelle de testostérone et de spermatozoïdes. Des protocoles de récupération existent, mais les résultats varient. Les hommes prévoyant d'avoir des enfants doivent en tenir compte avant de commencer tout protocole hormonal.
Est-il normal qu'un testicule pende plus bas que l'autre ?
Oui — c'est tout à fait normal et c'est le cas pour la grande majorité des hommes. Le testicule gauche pend généralement un peu plus bas que le droit en raison de l'anatomie des cordons spermatiques. Cette asymétrie est une caractéristique de conception, pas un défaut — elle permet aux testicules de bouger indépendamment pour la thermorégulation sans se comprimer l'un l'autre. Cependant, tout changement soudain de taille, douleur persistante ou apparition d'une masse justifie une évaluation médicale rapide.
Avertissement : Les articles et informations fournis par Genital Size sont uniquement destinés à des fins d'information et d'éducation. Ce contenu n'est pas destiné à se substituer à un avis médical professionnel, un diagnostic ou un traitement. Demandez toujours l'avis de votre médecin ou d'un autre professionnel de santé qualifié pour toute question que vous pourriez avoir concernant un problème médical.


 日本語
日本語  Deutsch
Deutsch  English
English  Español
Español  Français
Français  Português
Português