10 datos que la mayoría de los hombres desconocen sobre su propia anatomía

La mayoría de los hombres pueden nombrar las partes. Pocos entienden realmente cómo funcionan. El plan de estudios de salud estándar que se entrega a los niños cubre lo básico y pasa a otra cosa, dejando a un número sorprendente de hombres adultos con suposiciones obsoletas —o mitos rotundos— sobre sus propios cuerpos. Eso no es un problema menor.
Entender tu anatomía no es vanidad; conecta directamente con la salud reproductiva, la autoconciencia como padre y el tipo de confianza que surge de saber qué está pasando realmente "bajo el capó".
Esta no es una lección clínica. Piénsalo como la sesión informativa que debiste recibir pero no recibiste. Aquí hay diez datos que son genuinamente sorprendentes, científicamente fundamentados y que vale la pena conocer, ya sea que estés planeando una familia, gestionando tu salud o simplemente estés cansado de operar a ciegas en algo tan fundamental.
En resumen
- A la mayoría de los hombres nunca se les ha enseñado la mecánica real de su propia anatomía reproductiva.
- La anatomía genital es más compleja —y más interesante— de lo que sugieren los mitos de vestuario.
- Entender tu cuerpo afecta directamente la salud reproductiva, la confianza y la toma de decisiones informadas.
- Este artículo cubre 10 datos respaldados por la ciencia que a la mayoría de los hombres nunca se les contó.
Entender tu anatomía es la base de las decisiones informadas sobre salud reproductiva.
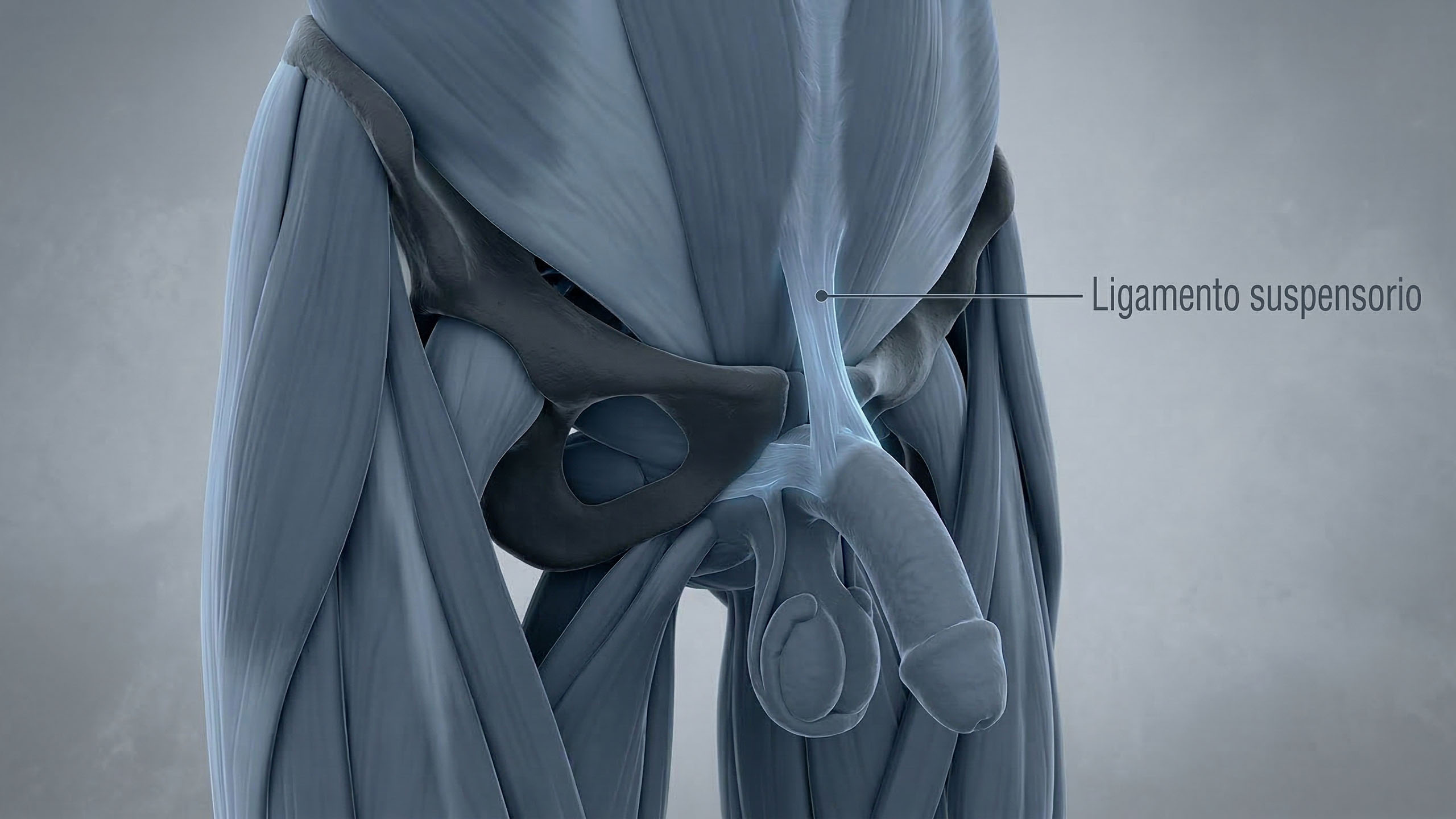
1. El pene es mayoritariamente interno
Este es el dato que deja fríos a la mayoría de los hombres. Lo que ves externamente es solo una parte del órgano completo. La raíz del pene —llamada radix— se extiende internamente hacia el perineo y la pelvis, unida al arco púbico mediante estructuras llamadas pilares (crura) y el bulbo del pene. En algunos estudios anatómicos, la porción interna representa aproximadamente entre un tercio y casi la mitad de la longitud total del pene. La estructura interna completa envuelve la uretra, se ancla al hueso y al tejido conectivo, y desempeña un papel directo en la mecánica de la erección. Esto no es una curiosidad; explica por qué cosas como el peso corporal y la salud del suelo pélvico pueden afectar visiblemente la apariencia externa y la función.
"Lo que ves es solo parte de la historia. La raíz del pene se ancla internamente, y esa estructura interna importa más de lo que la mayoría de los hombres creen."
— Adrian Lowe
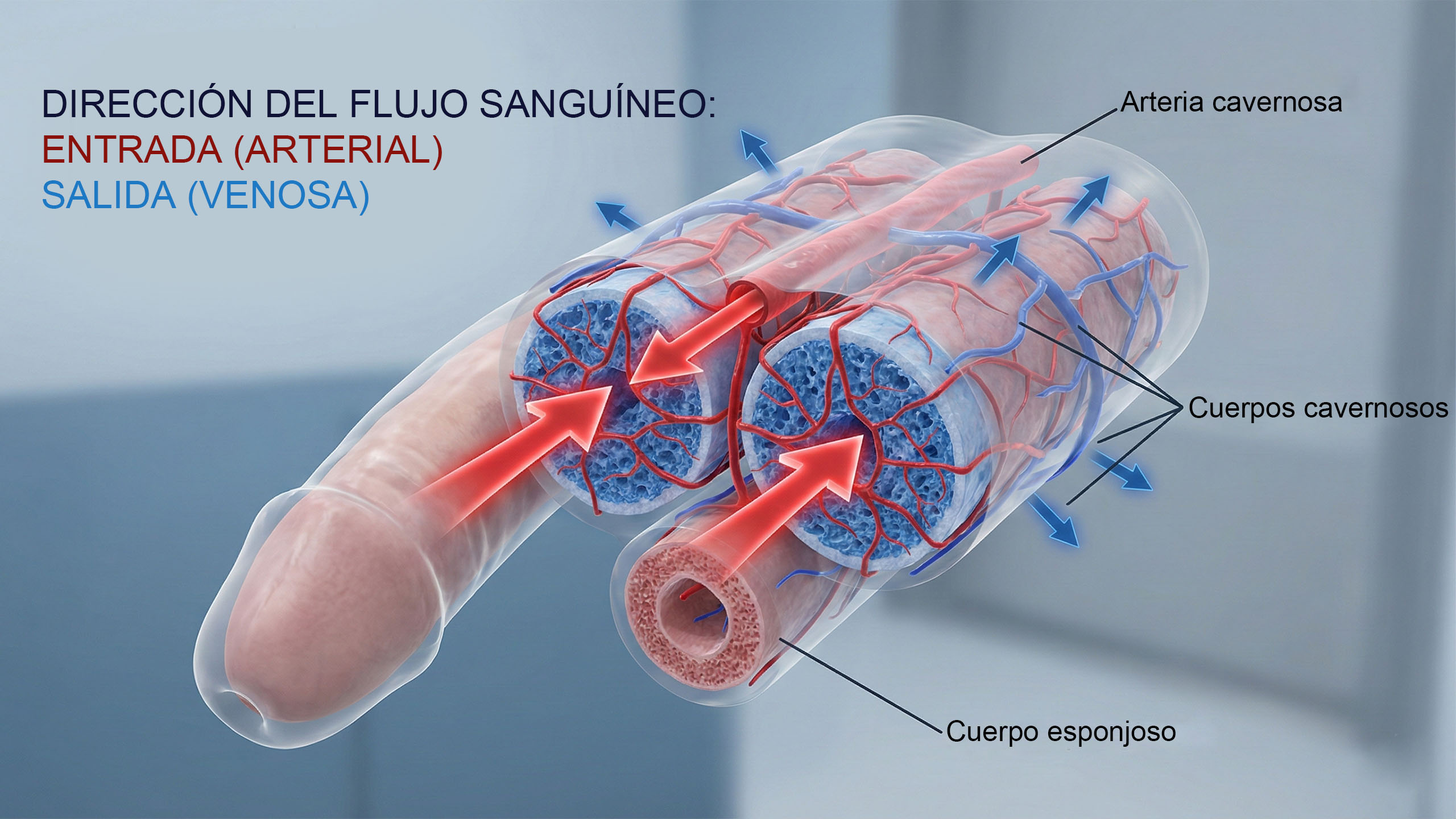
2. Las erecciones ocurren sin ti, empezando antes del nacimiento
Los fetos masculinos experimentan erecciones en el útero. Esto ha sido documentado mediante ultrasonidos y es algo totalmente reflexivo: una señal de que los sistemas vasculares y neurológicos involucrados en la erección son funcionales y se están desarrollando normalmente. El mismo reflejo continúa durante la infancia y la niñez, mucho antes de que exista cualquier contexto sexual. Las erecciones nocturnas —las que ocurren durante el sueño REM a lo largo de la vida de un hombre— tienen un propósito fisiológico: mantienen la oxigenación del tejido del pene. Los hombres promedian entre tres y cinco de estas por noche. Cuando dejan de ocurrir, suele ser uno de los primeros indicadores de cambios cardiovasculares o hormonales que vale la pena investigar. El cuerpo mantiene su propio programa de mantenimiento, prestes atención o no.
3. El esperma tarda más de dos meses en desarrollarse
La producción de esperma —espermatogénesis— no es un proceso bajo demanda. Una sola célula espermática tarda aproximadamente de 64 a 74 días en desarrollarse desde una célula germinal primitiva hasta un espermatozoide maduro y móvil capaz de fertilizar. Si añadimos otros 12 a 21 días de tiempo de tránsito por el epidídimo, donde el esperma madura y gana movilidad, estamos hablando de unos tres meses de principio a fin. Esto tiene importancia práctica: cualquier cosa que afecte tu salud hoy —enfermedades, medicamentos, exposición al calor, consumo de alcohol— está afectando al esperma que será viable dentro de tres meses. Para los hombres que planean concebir, el cronograma de preparación no se mide en semanas, se mide en meses.
¿Sabías que...?
El hombre promedio produce aproximadamente 1,500 espermatozoides cada segundo. A lo largo de la vida, eso suma cientos de miles de millones de células, lo que convierte a los testículos en uno de los tejidos con mayor actividad metabólica del cuerpo humano.
4. El tamaño de los testículos y el conteo de esperma no son lo mismo
Los testículos más grandes tienden a correlacionarse con una mayor producción de esperma, pero la relación no es tan directa como los hombres suponen, y el tamaño no dice casi nada sobre la calidad del esperma. La motilidad (qué tan bien nadan), la morfología (si tienen la forma correcta) y la fragmentación del ADN son las métricas que realmente predicen los resultados de fertilidad. Un hombre con testículos de tamaño promedio y esperma de alta calidad suele superar a un hombre con testículos más grandes y mala motilidad en un contexto de fertilidad. Si la salud reproductiva es una preocupación, un análisis de semen —y no un espejo— es la herramienta de diagnóstico adecuada.
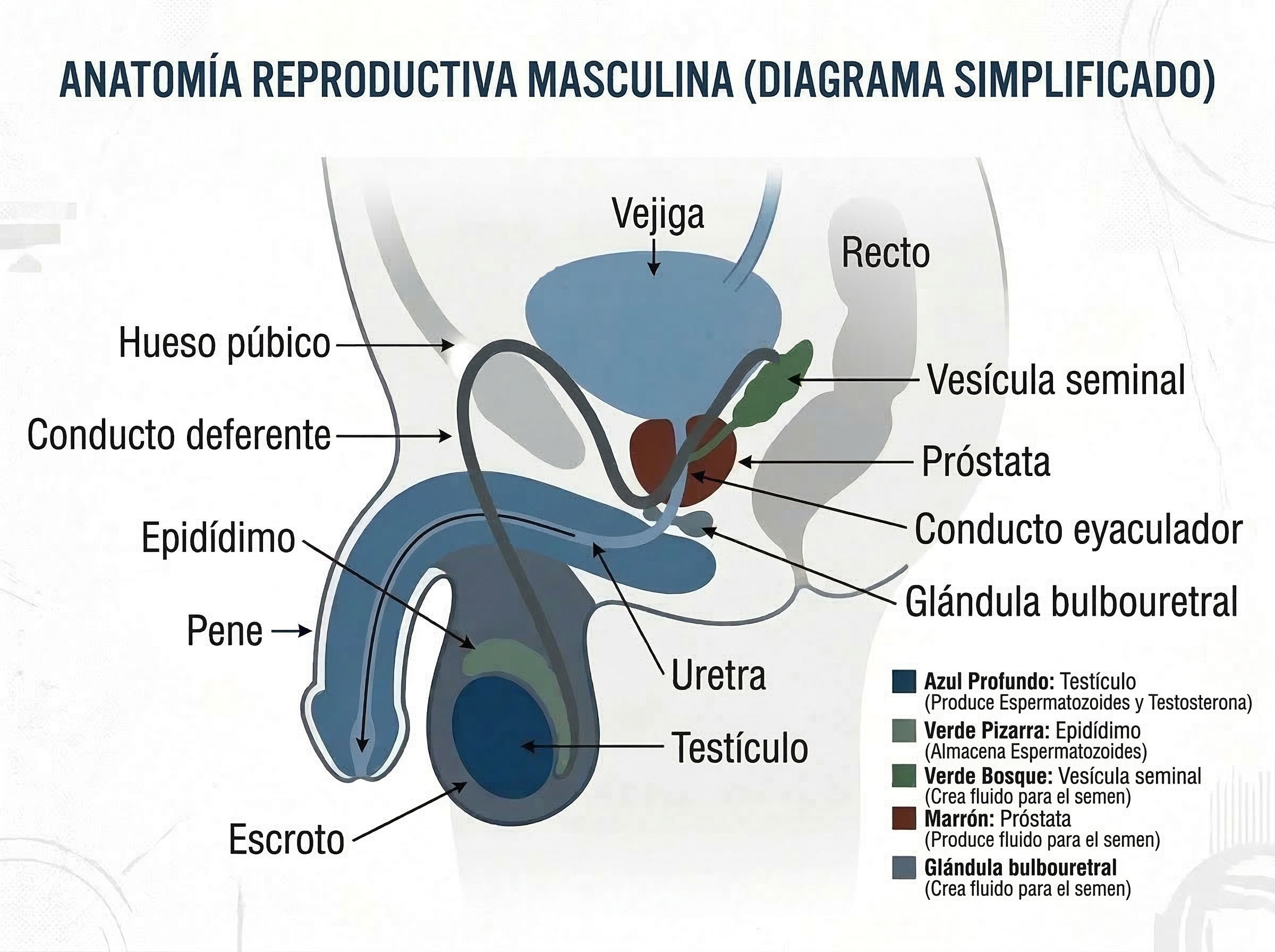
5. El prepucio es una estructura funcional
Independientemente de si un hombre está circuncidado o no, entender lo que realmente hace el prepucio es anatomía útil. En los hombres no circuncidados, el prepucio sirve como una cubierta protectora para el glande, evita que el tejido mucoso se queratinice (se engrose y pierda sensibilidad por la exposición constante al aire y la fricción) y contiene una concentración de terminaciones nerviosas especializadas, incluyendo los corpúsculos de Meissner. También juega un papel en la dinámica mecánica del coito al reducir la fricción. Las tasas de circuncisión varían mucho según el país: es común en Estados Unidos por razones culturales e históricas médicas, y mucho menos frecuente en Europa y gran parte de Asia. Ninguno de los dos estados es una deficiencia de salud. Conocer la anatomía en cualquier caso es simplemente útil.
Perspectiva Cultural
La circuncisión en el mundo
En Estados Unidos, la circuncisión neonatal se generalizó a principios del siglo XX, impulsada en parte por teorías de salud de esa época. En Europa Occidental, Escandinavia y Asia Oriental, la circuncisión es poco común fuera de la práctica religiosa. En partes del África subsahariana y Oriente Medio, tiene un profundo significado cultural y religioso. La Organización Mundial de la Salud estima que aproximadamente el 37–39% de los hombres en todo el mundo están circuncidados. El contexto cultural —y no un consenso médico universal— impulsa la mayoría de estas diferencias.
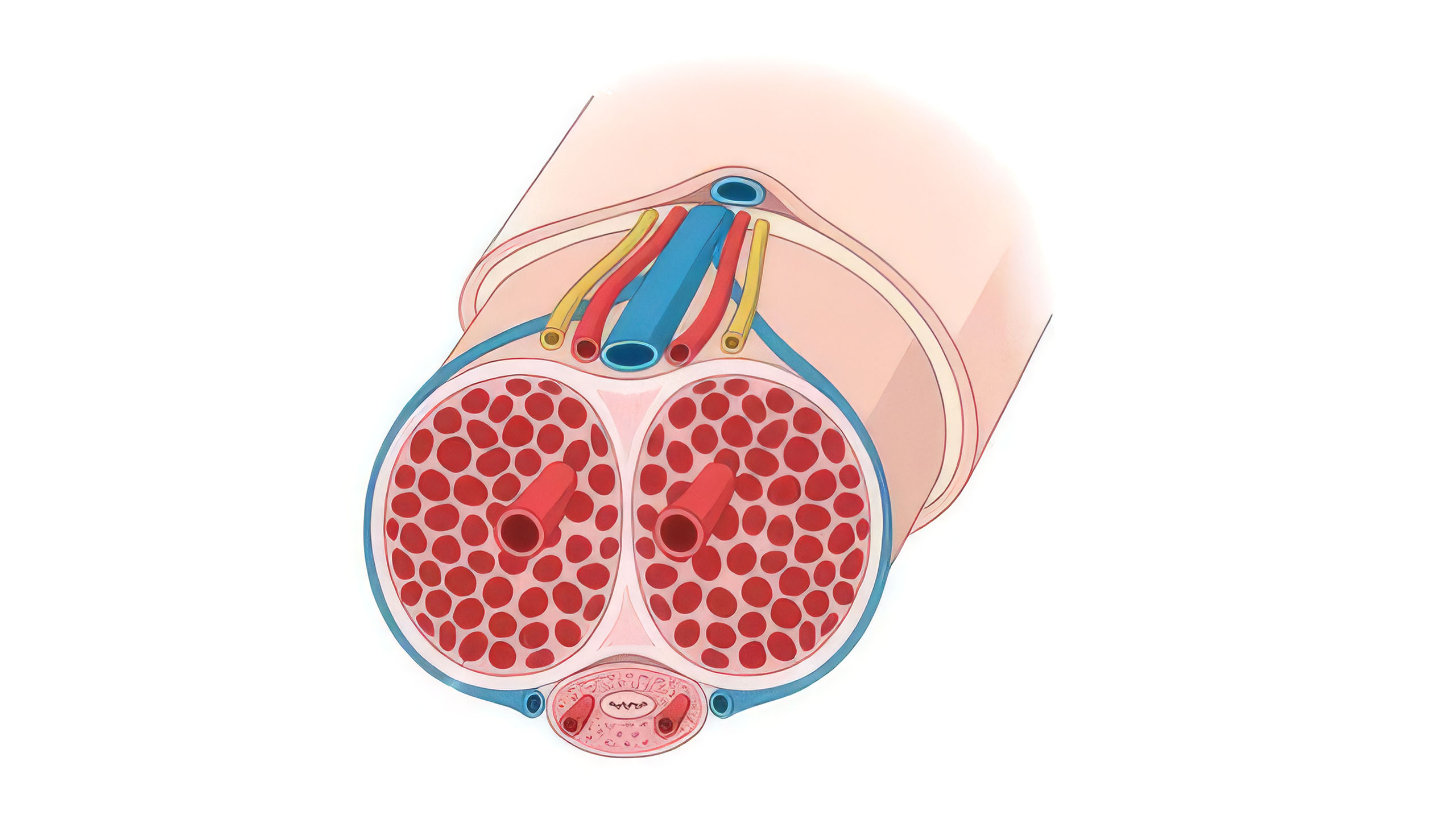
6. El escroto es un sistema de control de temperatura
La producción de esperma requiere una temperatura central aproximadamente de 2 a 4 grados Celsius por debajo de la temperatura corporal normal, razón por la cual los testículos se alojan externamente en lugar de dentro de la cavidad corporal. El escroto no es simplemente un contenedor. Es un sistema termorregulador dinámico. El músculo cremáster sube y baja los testículos en respuesta a los cambios de temperatura. El músculo dartos provoca el arrugamiento característico de la piel escrotal, lo que aumenta o disminuye la superficie para el intercambio de calor. Cuando hace frío, el escroto se contrae y acerca los testículos al cuerpo para darles calor. Cuando hace calor, se relaja y los baja para enfriarlos. Se ha demostrado en múltiples estudios que la exposición prolongada al calor —por jacuzzis, ordenadores portátiles colocados directamente sobre el regazo o trabajo de escritorio sedentario con ropa ajustada— reduce temporalmente la calidad del esperma. El sistema funciona, pero solo si no lo estás anulando constantemente.
| Factor | Efecto en el esperma | Tiempo de recuperación aprox. |
|---|---|---|
| Fiebre (38°C+) | Reducción de motilidad y morfología | ~3 meses |
| Calor prolongado (jacuzzis, saunas) | Reducción temporal del conteo | 6–12 semanas |
| Consumo excesivo de alcohol | Morfología e integridad del ADN | ~3 meses |
| Esteroides anabólicos (testosterona exógena) | Supresión severa del conteo | 6–24 meses (variable) |
| Tabaquismo | Motilidad y fragmentación del ADN | ~3 meses tras dejarlo |
| Estrés / falta de sueño | Disrupción hormonal, conteo | Semanas a meses |
Nota: Los cronogramas de recuperación son estimaciones generales. Los resultados individuales varían. Consulta a un urólogo o especialista en reproducción para inquietudes personales.
7. La próstata es más que una glándula por la que los hombres se preocupan después de los 50
La glándula prostática se discute casi exclusivamente en el contexto del cribado del cáncer, lo cual es importante, pero limita la comprensión de los hombres sobre lo que realmente hace. La próstata es una glándula del tamaño de una nuez que envuelve la uretra, justo debajo de la vejiga. Su función principal es producir un fluido que constituye aproximadamente del 25 al 30 por ciento del volumen total del semen. Este fluido es ligeramente alcalino, lo que ayuda a neutralizar el ambiente ácido de la vagina, protegiendo al esperma durante el tránsito. La próstata también juega un papel en la mecánica de la eyaculación al contraerse en el momento del orgasmo. Contiene tejido de músculo liso que empuja el fluido prostático hacia la uretra y contribuye a la fuerza de la eyaculación. Es un participante activo en la reproducción, no un espectador pasivo que solo se vuelve relevante cuando algo sale mal.
Vale la pena saberlo
La próstata puede ser evaluada por un médico mediante un tacto rectal (DRE) o un análisis de sangre de PSA. Las pautas actuales generalmente recomiendan hablar sobre el cribado de próstata con un médico a partir de los 50 años, o de los 40 a 45 años para hombres con antecedentes familiares de cáncer de próstata o de ascendencia africana, quienes enfrentan un mayor riesgo estadístico.
8. La longitud del pene casi no tiene relación estadística con el tamaño del zapato, la estatura o el tamaño de la mano
Este punto ha sido estudiado, confirmado y ampliamente ignorado por la cultura popular. Múltiples estudios revisados por pares —incluyendo un estudio de 2015 frecuentemente citado publicado en la revista BJU International que involucró a más de 15,000 hombres— han encontrado que las correlaciones entre el tamaño del pene y otras medidas corporales son insignificantes o estadísticamente no significativas. Estatura, tamaño del zapato, longitud de los dedos: ninguno es un predictor confiable. Los mismos estudios documentaron una longitud flácida promedio de aproximadamente 9.16 cm (3.6 pulgadas) y una longitud erecta promedio de aproximadamente 13.12 cm (5.16 pulgadas). Conocer las cifras reales —en lugar de las cifras infladas que dominan la percepción masculina— importa porque la ansiedad masculina sobre el tamaño es desproporcionada con respecto a la variación real en la población general, y esa ansiedad tiene efectos reales en la confianza, las relaciones e incluso en la búsqueda de ayuda médica.
9. Los varicoceles son extremadamente comunes y suelen estar infradiagnosticados
Un varicocele es un agrandamiento de las venas dentro del escroto, similar en concepto a las venas varicosas en las piernas. Ocurren en aproximadamente el 15 por ciento de todos los hombres y en aproximadamente entre el 35 y el 44 por ciento de los hombres investigados por infertilidad primaria. Son la causa corregible más común de infertilidad masculina. A pesar de esta prevalencia, la mayoría de los hombres nunca han oído el término. Los varicoceles suelen ser indoloros (aunque algunos hombres experimentan un dolor sordo, especialmente después de estar de pie durante períodos prolongados), se desarrollan más comúnmente en el lado izquierdo debido al ángulo en el que drena la vena testicular izquierda, y son detectables mediante examen físico o ultrasonido escrotal. Si no se tratan, pueden causar atrofia testicular progresiva y disminución de los parámetros del esperma con el tiempo. También son corregibles quirúrgicamente con un procedimiento relativamente sencillo. La única barrera para abordarlos, para la mayoría de los hombres, es saber que existen.

Condiciones como los varicoceles son comunes, corregibles y casi totalmente desconocidas para la mayoría de los hombres.
10. La fertilidad masculina disminuye con la edad, solo que más lentamente que la femenina
La suposición cultural es que los hombres permanecen plenamente fértiles de forma indefinida. La realidad es más moderada. La calidad del esperma —incluyendo la motilidad, la morfología y la integridad del ADN— comienza un declive gradual a partir de los 40 a 45 años. Los estudios han vinculado la edad paterna avanzada (generalmente definida como 40 años o más) con aumentos modestos en ciertas anomalías cromosómicas, tasas de aborto espontáneo en las parejas y condiciones específicas del desarrollo en la descendencia. Los cambios son incrementales, no abruptos, y los hombres suelen ser padres de niños sanos hasta bien entrados los 50 años y más allá. Pero la suposición de un tiempo reproductivo ilimitado no es exacta. Los niveles de testosterona también suelen disminuir aproximadamente entre un uno y un dos por ciento al año a partir de los 30 años —un proceso llamado andropausia o hipogonadismo de inicio tardío— que afecta la energía, el ánimo, la masa muscular y la libido, aunque rara vez recibe la misma atención cultural que la menopausia femenina.
Inicio rápido: Qué hacer con esta información
Herramientas y recursos
- Solicita un análisis de semen a un urólogo o clínica reproductiva: es la única forma de conocer tus parámetros reales de esperma.
- Considera un ultrasonido escrotal si has experimentado un dolor sordo o desafíos de fertilidad: descarta varicoceles.
- Habla sobre las pruebas de PSA y la salud de la próstata con tu médico a partir de los 40-50 años según tu perfil de riesgo.
Qué hacer
- Usa ropa interior holgada si la fertilidad es una preocupación actual: el control de la temperatura escrotal es real.
- Date un margen de 90 días de vida saludable antes de intentar concebir: minimiza el alcohol, la exposición al calor y el estrés elevado cuando sea posible.
- Conoce tus antecedentes familiares de afecciones de próstata: esto informa directamente tu calendario de cribado.
- Habla abiertamente con tu médico. Las consultas de salud reproductiva masculina están infrautilizadas, y eso tiene consecuencias reales.
Qué no hacer
- No asumas que la testostérone exógena (TRT o esteroides) no tiene costo para la fertilidad: puede suprimir severamente la producción de esperma.
- No uses el calor del portátil sobre el regazo durante horas al día si estás intentando concebir.
- No te saltes los chequeos físicos anuales porque te sientas bien. La mayoría de las afecciones reproductivas masculinas son asintomáticas hasta que dejan de serlo.
El panorama general
Hay un tipo de hombre que cree que no necesita saber cómo funciona su cuerpo a menos que algo se rompa. Esa postura cuesta más de lo que la mayoría de los hombres creen: en diagnósticos tardíos, en ventanas de fertilidad perdidas, en ansiedad construida sobre mitos que una conversación de cinco minutos con información real podría desmantelar. Tu anatomía no es complicada. Pero es real, y vale la pena entenderla.
Los diez datos anteriores no son casos aislados. Son fundamentales. Ya seas padre o planees serlo, tengas 25 o 55 años, saber cómo opera realmente tu cuerpo es el primer paso para cuidarlo adecuadamente. Esa no es una idea abstracta; es una idea práctica. Y comienza por estar dispuesto a mirar lo que realmente hay allí.
Preguntas frecuentes
¿Afecta el tamaño del pene a la fertilidad?
No. El tamaño del pene no tiene una relación medible con el conteo de esperma, la calidad del mismo o la capacidad de concebir. La fertilidad está determinada por los parámetros del esperma (motilidad, morfología, conteo e integridad del ADN), ninguno de los cuales se correlaciona con el tamaño externo. Un análisis de semen es la forma adecuada de evaluar el potencial de fertilidad.
¿Cuánto tiempo debe abstenerse un hombre antes de una prueba de fertilidad o intento de concepción?
La guía estándar para un análisis de semen es de dos a cinco días de abstinencia antes de recoger la muestra para asegurar un conteo preciso. Para maximizar la calidad del esperma para la concepción, una abstinencia más larga no mejora los resultados; de hecho, periodos muy largos de abstinencia pueden reducir la motilidad. Se considera óptima una eyaculación regular (cada dos o tres días) durante la ventana fértil.
¿A qué edad deben empezar los hombres a pensar en la salud de la próstata?
Las pautas generales recomiendan hablar sobre el cribado de próstata con un médico a los 50 años para hombres con riesgo promedio. Los hombres con un padre o hermano que tuvo cáncer de próstata, o hombres de ascendencia africana (que enfrentan un riesgo estadísticamente mayor), deben comenzar esta conversación a los 40 o 45 años. Las afecciones de la próstata son altamente tratables cuando se detectan temprano.
¿Puede un hombre recuperar totalmente la fertilidad tras usar esteroides anabólicos?
La recuperación es posible para muchos hombres, pero no está garantizada y puede tardar desde varios meses hasta más de dos años, dependiendo de la duración del uso, los compuestos utilizados y la biología individual. La testosterona exógena suprime el eje hipotálamo-hipofisario-gonadal, que regula la producción natural de testosterona y esperma. Existen protocolos de recuperación pero los resultados varían ampliamente.
¿Es normal que un testículo cuelgue más bajo que el otro?
Sí, esto es totalmente normal y lo experimenta la gran mayoría de los hombres. El testículo izquierdo suele colgar ligeramente más bajo que el derecho debido a la anatomía de los cordones espermáticos. Esta asimetría es una característica de diseño, no un defecto: permite que los testículos se muevan independientemente para la termorregulación sin comprimirse entre sí. Sin embargo, cualquier cambio repentino en el tamaño, dolor persistente o la aparición de un bulto amerita una evaluación médica pronta.
Aviso legal: Los artículos e información proporcionados por Genital Size tienen únicamente fines informativos y educativos. Este contenido no pretende sustituir el consejo médico profesional, el diagnóstico ni el tratamiento. Siempre consulte con su médico u otro profesional de la salud cualificado ante cualquier pregunta que pueda tener sobre una condición médica.


 日本語
日本語  Deutsch
Deutsch  English
English  Español
Español  Français
Français  Português
Português